Definición
El síndrome de Wolff-Parkinson-White (WPW) es una afección en la cual existe una ruta eléctrica adicional del corazón que lleva a períodos de frecuencia cardíaca rápida (
Este síndrome es una de las causas más comunes de problemas de frecuencia cardíaca rápida en bebés y niños.
Nombres alternativos
Síndrome de preexcitación; WPW; Taquicardia - síndrome Wolff-Parkinson-White; Arritmia - WPW; Ritmo cardíaco anormal - WPW; Latido cardíaco rápido - WPW
Causas
Normalmente, las señales eléctricas siguen una determinada ruta a través del corazón. Esto ayuda al corazón a latir de manera regular. Esto impide que el corazón tenga latidos adicionales o latidos que sucedan demasiado pronto.
En las personas con el síndrome de WPW, algunas de las señales eléctricas del corazón bajan por una ruta adicional. Esto puede causar una frecuencia cardíaca muy rápida, llamada taquicardia supraventricular.
La mayoría de las personas con el síndrome de WPW no tienen ningún otro problema cardíaco. Sin embargo, este problema ha sido vinculado con otras afecciones cardíacas, como la
Síntomas
Cada cuánto se dan los episodios de frecuencia cardíaca rápida varía según la persona. Algunas personas con el síndrome de WPW tienen solo unos cuantos episodios de frecuencia cardíaca rápida, mientras que otros la pueden experimentar una o dos veces por semana o más. Asimismo, es posible que no haya síntomas en absoluto, así que la afección se detecta cuando se hace un examen del corazón por otra razón.
Una persona con este síndrome puede presentar:
Dolor en el pecho u opresiónVértigo - Mareo
Desmayo Palpitaciones (sensación de percibir los latidos cardíacos, por lo general de manera rápida o irregular)Dificultad para respirar
Pruebas y exámenes
Un examen físico realizado durante un episodio de taquicardia mostrará una frecuencia cardíaca mayor a 100 latidos por minuto. Una frecuencia cardíaca normal es de 60 a 100 latidos por minuto en adultos y por debajo de 150 latidos por minuto en recién nacidos, bebés y niños pequeños. La presión arterial será normal o baja en la mayoría de los casos.
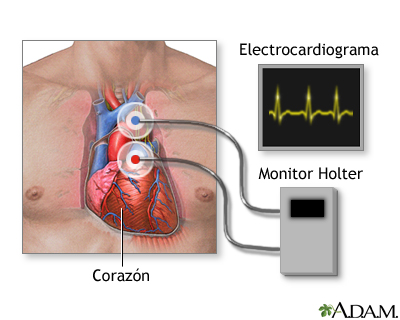
Si la persona no está presentando taquicardia en el momento del examen, los resultados pueden ser normales. La afección se puede diagnosticar con un ECG o con monitoreo ambulatorio de ECG, como por ejemplo con un
Un examen llamado estudio electrofisiológico intracardíaco (
Tratamiento
Se pueden utilizar medicamentos, particularmente antiarrítmicos como procainamida o amiodarona, para controlar o prevenir los latidos cardíacos rápidos.
Si la frecuencia cardíaca no retorna a la normalidad con el tratamiento médico, los médicos pueden usar un tipo de terapia llamada
Queremos Conocer su Opinión
¿Cómo califica el contenido que acaba de leer/ver?
¿Qué tanto me motiva a vivir saludable?
Yo soy...
Proveedor de Salud
Administrador o Recursos Humanos – Empresa
Asegurado
Corredor de Seguros
Ninguna de las Anteriores
El tratamiento a largo plazo para el síndrome WPW con mucha frecuencia es la
Antes de considerar la ablación, se le puede pedir que realice una prueba de esfuerzo con ejercicios para ayudar a decidir si necesita la ablación.
La
Expectativas (pronóstico)
La ablación con catéter cura este trastorno en la mayoría de los pacientes. La tasa de efectividad del procedimiento fluctúa entre 85% y 95%. Las tasas de efectividad variarán dependiendo de la localización y el número de rutas accesorias.
Posibles complicaciones
Las complicaciones pueden incluir:
- Complicaciones de la cirugía
Insuficiencia cardíaca - Reducción de la presión arterial (causada por la
frecuencia cardíaca rápida ) - Efectos secundarios de los medicamentos
La forma más grave de latidos cardíacos rápidos es la
Cuándo contactar a un profesional médico
Comuníquese con su proveedor de atención médica si:
- Presenta síntomas del síndrome de WPW.
- Ya tiene este trastorno y los síntomas empeoran o no mejoran con el tratamiento.
Hable con su proveedor respecto a si se debería examinar a los miembros de la familia en busca de formas hereditarias de esta afección.
Referencias
Dalal AS, Van Hare GF. Disturbances of rate and rhythm of the heart. In: Kliegman RM, St. Geme JW, Blum NJ, Shah SS, Tasker RC, Wilson KM, eds. Nelson Textbook of Pediatrics. 21st ed. Philadelphia, PA: Elsevier; 2020:chap 462.
Kalman JM, Sanders P. Supraventricular Tachycardias. In: Libby P, Bonow RO, Mann DL, Tomaselli GF, Bhatt DL, Solomon SD, eds. Braunwald's Heart Disease: A Textbook of Cardiovascular Medicine. 12th ed. Philadelphia, PA: Elsevier; 2022:chap 65.
Zimetbaum P. Supraventricular cardiac arrhythmias. In: Goldman L, Schafer AI, eds. Goldman-Cecil Medicine. 26th ed. Philadelphia, PA: Elsevier; 2020:chap 58.
Actualizado: domingo 9 de enero de 2022
Versión en inglés revisada por: Michael A. Chen, MD, PhD, Associate Professor of Medicine, Division of Cardiology, Harborview Medical Center, University of Washington Medical School, Seattle, WA. Also reviewed by David Zieve, MD, MHA, Medical Director, Brenda Conaway, Editorial Director, and the A.D.A.M. Editorial team.
Traducción y localización realizada por: HolaDoctor, Inc.
La información aquí contenida no debe utilizarse durante ninguna emergencia médica, ni para el diagnóstico o tratamiento de alguna condición médica. Debe consultarse a un médico con licencia para el diagnóstico y tratamiento de todas y cada una de las condiciones médicas. En caso de una emergencia médica, llame al 911. Los enlaces a otros sitios se proporcionan sólo con fines de información, no significa que se les apruebe. © 1997-2024 A.D.A.M., Inc. La reproducción o distribución parcial o total de la información aquí contenida está terminantemente prohibida.






